Inwendige bestraling (brachytherapie) van de baarmoederhals

In het kader van jouw behandeling van baarmoederhalskanker is inwendige bestraling, of brachytherapie, ter hoogte van de baarmoederhals nodig. Deze behandeling wordt meestal uitgevoerd tijdens of na de uitwendige bestraling.
Deze behandeling gebeurt altijd tijdens een opname in ZAS Augustinus, en wordt kort na het afronden van de uitwendige bestraling ingepland. Jouw arts zal op voorhand met jou bespreken of deze behandeling gespreid wordt over 1 opname, of in 2 opnames zal doorgaan. De opnameduur bedraagt in principe altijd 2 nachten. Ofwel krijg je dus 4 HDR inwendige bestralingen, verspreid over 2 opnames van telkens 2 nachten, met 1 week tussen. Ofwel krijg je 3 HDR inwendige bestralingen verspreid over 1 opname van 2 nachten.
De uiteindelijke bestralingsdosis blijft hetzelfde, ongeacht of je de behandeling in 2 opnames of in 1 opname krijgt.
Verloop van de opname
Voor de behandeling
- Pre-operatieve screening via de dienst anesthesie (‘POS’) van ZAS Augustinus
Je zal een vragenlijst doorgemaild krijgen en op basis van je antwoorden zal je al dan niet uitgenodigd worden voor een raadpleging anesthesie. Deze gaat door in ZAS Augustinus. Zo nodig wordt die dag ook een RX thorax (i.e. foto van de longen), EKG (i.e. elektrocardiogram) en bloedafname uitgevoerd. Neem hiervoor zeker je volledige medicatielijst mee. Je moet niet nuchter zijn. - Een MRI-scan van het bekken
Een MRI-scan van het bekken is noodzakelijk om op voorhand in te schatten welke applicator moet worden gebruikt. Deze gaat door in ZAS Augustinus. Je moet niet nuchter zijn.
Opname
De ingreep
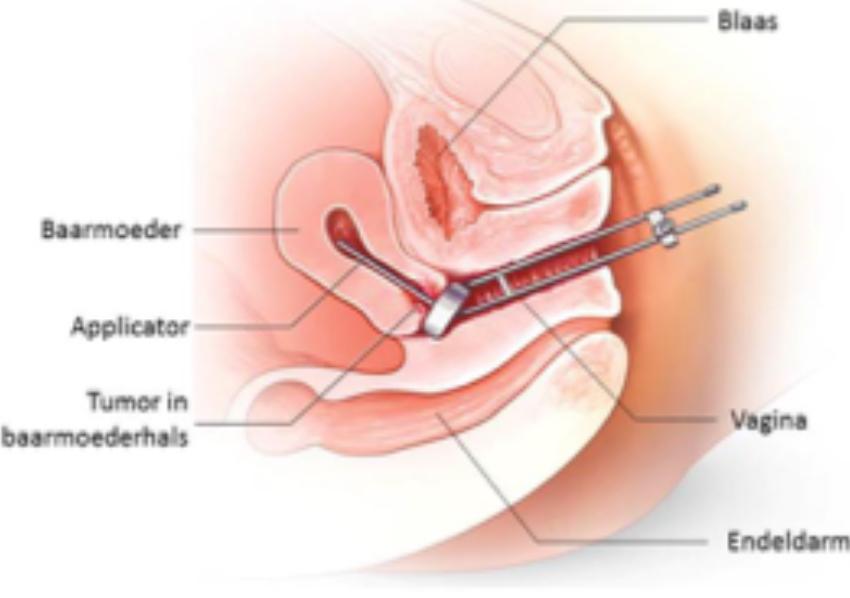
Simulatie
De bestraling
Na de bestraling
Thuiszorg
Mogelijke reacties van het lichaam op de bestralingsbehandeling
Extra aandachtspunten
Onze artsen

- 1st January, 2017
prof.dr. Ines Joye

- 1st January, 2017
Prof. dr. Melanie Machiels

- 1st January, 2017
dr. Stéphanie Smet

- 1st January, 2017
dr. Sabine Vanderkam

- 1st January, 2017
dr. Reinhilde Weytjens

- 1st January, 2017
dr. Carole Mercier
Heb je nog vragen?
Neem contact op met de afdeling radiotherapie van het Iridium Netwerk:
- ZAS Augustinus: 03/443 39 37
- Campus Vitaz: 03/760 73 86
- Campus AZ KLINA: 03/298 10 00
- ZAS Palfijn: 03/800 63 50